1. Phân loại bệnh tim thiếu máu cục bộ
2. Chẩn đoán cơn đau thắt ngực không ổn định
3. Cơ chế bệnh sinh ĐTNKOĐ
4. Phân tầng nguy cơ của bệnh nhân ĐTNKOĐ
5. Phân độ ĐTNKOĐ theo Braunwald
6. Điều trị nội khoa ĐTNKOĐ?
7. Điều trị can thiệp ĐMV trong ĐTNKOĐ?
8. Chẩn đoán ĐTNOĐ?
9. Phân độ đau thắt ngực ổn định theo hội tim mạch Canada- CCS?
10. Nghiệm pháp gắng sức
11. Chỉ định chụp động mạch vành trong ĐTNOĐ?
Câu 1. Phân loại
* Bệnh tim thiếu máu cục bộ gồm:
- Đau thắt ngực ổn định
- ĐTN không ổn định
- ĐTN kiểu Prinzmetal
- Nhồi máu cơ tim:
+ Nhồi máu cơ tim có ST chênh lên
+ NMCT không có ST chênh lên
* Hội chứng mạch vành cấp gồm:
- NMCT không có ST chênh lên
- NMCT có ST chênh lên
- ĐTNKOĐ
Câu 2. Biện luận chẩn đoán cơn đau thắt ngực không ổn định(ĐTNKOĐ)
1. Đặc điểm cơn đau ngực:
- Đau thắt ngực xuất hiện lúc nghỉ
- Cơn đau kéo dài thường > 20 phút
- Mức độ nặng của cơn đau tăng dần lên: tăng cả thời gian và tần số cơn đau, đáp ứng thuốc giãn mạch vành giảm dần
2. ECG trong cơn: ST chênh lên, ngoài cơn ECG bình thường
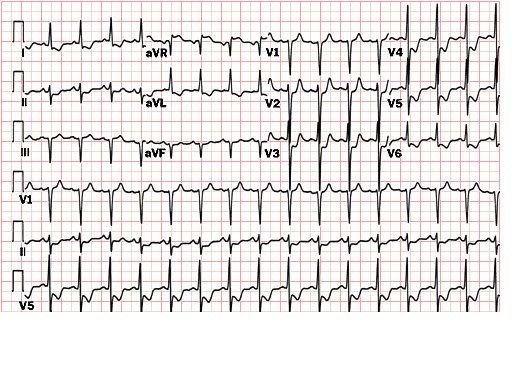
ECG bệnh nhân ĐTNKOĐ: ST chênh xuống, T âm trên DI, DII, aVL, V3-V6
Câu 3. Cơ chế bệnh sinh ĐTNKOĐ:
- Cơ chế của ĐTNKOĐ là sự ổn định của mảng vữa xơ và bị vỡ ra. Sự vỡ ra của mảng vữa xơ làm lộ lớp trong thành mạch dẫn tới hoạt hoá và ngưng kết tiểu cầu và hình thành cục máu đông nhưng cục máu đông này chưa làm tắc hoàn toàn ĐMV gây ra bệnh cảnh của ĐTNKOĐ
- Sự hình thành cục máu đông: Khi mảng vữa xơ bị vỡ ra, lớp dưới nội mạc được lộ ra và tiếp xúc với tiểu cầu dẫn đến hoạt hoá các thụ cảm thể Iib/IIIb trêb về mặt tiểu cầu và hoạt hoá quá trình ngưng kết của tiểu cầu. Các tiểu cầu còn giải phóng ra một loạt các chất trung gian làm co mạch và hình thành nhanh hơn cục máu đông
- Hậu quả là làm giảm nghiêm trọng dòng máu tới vùng cơ tim do ĐMV đó nuôi dưỡng lâm sàng là cơn đau thắt ngực không ổn định
Câu 4. Phân tầng nguy cơ của bệnh nhân ĐTNKOĐ
1. Nhóm nguy cơ cao: Có một trong các biểu hiện sau:
- Đau ngực khi nghỉ>20 phút của bệnh mạch vành
- Có phù phổi cấp do bệnh mạch vành
- Đau ngực khi nghỉ có kèm theo đoạn ST thay đổi > 1mm
- Đau ngực kèm theo xuất hiện ran ở phổi, tiếng tim thứ 3 hoặc HoHL mới
- Đau ngực kèm theo tụt HA
2. Nhóm nguy cơ vừa: Không có các dấu hiệu nguy cơ cao nhưng có 1 trong các dấu hiệu sau
- Đau ngực khi nghỉ > 20 phút nhưng đã tự đỡ
- Đau ngực khi nghỉ > 20 phút nhưng đáp ứng với điều trị tốt
- Đau ngực về đêm
- Đau ngực có kèm theo thay đổi ST
- Đau ngực mới xảy ra trong vòng 2 tuần, tính chất nặng
- Có sóng Q bệnh lý hoặc xuất hiện ST chênh xuống ở nhiều chuyển đạo
- Tuổi > 65
3. Nhóm nguy cơ thấp: Không có các biểu hiện của nguy cơ cao hoặc vừa
- Có sự gia tăng về tần số và mức độ đau ngực
- Đau ngực khởi phát do gắng sức nhẹ
- Đau ngực mới xuất hiện trong vòng 2 tuần- 2 tháng
- Không thay đổi ST
Câu 5. Phân độ theo Braunwald
1. Phân loại theo mức độ trầm trọng của bệnh chia 3 mức độ:
Độ I: Đau ngực khi gắng sức:
- Mới xảy ra, nặng, tiến triển nhanh
- Đau ngực mới trong vòng 2 tháng
- Đau ngực với tần số dày hơn
- Đau ngực gia tăng khi gắng sức nhẹ
- Không có đau ngực khi nghỉ trong vòng 2 tháng
Độ II: Đau ngực khi nghỉ, bán cấp:
- Đau ngực xảy ra trong vòng 1 tháng nhưng 48h trước không có
Độ III: Đau ngực khi nghỉ, cấp
- Đau ngực xảy ra trong vòng 48h trở lại
2. Về hoàn cảnh phân 3 nhóm:
- Nhóm A: ĐTNKOĐ thứ phát: xảy ra do các yếu tố không phải bệnh tim mạch như thiếu máu, nhiễm trùng, cường giáp, thiếu oxy...
- Nhóm B: ĐTNKOĐ tự phát do bệnh mạch vành
- Nhóm C: ĐTNKOĐ sau NMCT(trong 2 tuần đầu của thời kỳ cấp NMCT)
3. Về cường độ đau chia 3 mức độ:
- Độ I: viên thuốc ngậm dưới lưỡi kém hẳn tác dụng
- Độ II: Thậm chí phải phối hợp 3 thuốc cũng không hết đau
- Độ III: Trị liệu tối đa trong đó có nitrat tĩnh mạch mà không hết đau
Câu 6. Điều trị nội khoa
* Mục tiêu của điều trị nội khoa
- Nhanh chóng dùng các thuốc chống ngưng kết tiểu cầu
- Làm giảm đau ngực bằng các thuốc chống thiếu máu cục bộ cơ tim
- Các bn không đáp ứng với điều trị nội khoa cần được can thiệp cấp cứu. Với những bn đáp ứng tốt với điều trị nội khoa cũng cần được sàng lọc xem xét chụp đm vành để quyết định tiếp hướng điều trị tái tạo mạch(nong ĐMV và /hoặc đặt stent, PT bắc cầu nối chủ -vành)
* Các ưu tiên trong điều trị
- Aspirin
- Giảm đau bằng nitrat và/hoặc chẹn beta
- Chống đông bằng Heparin tốt nhất là Heparin trọng lượng phân tử thấp
- Các thuốc ức chế thụ cảm thể GP IIb/IIIa tiểu cầu
1. Các thuốc chống ngưng kết tiểu cầu
* Asperin
- Cơ chế: ức chế men oxycyclooxygenase, enzym tạo thromboxan A2
- Tác dụng: tuy tác dụng chống ngưng kết tiểu cầu yếu nhưng nó làm giảm tỷ lệ tử vong tới 50% hoặc NMCT ở bn ĐTNKOĐ. Ngoài ra nó còn chống viêm tại chỗ ngừa biến chứng của mảng vữa xơ
- Liều: Aspirin có tác dụng chống ngưng kết sau dùng 15 phút do đó phải cho ngay khi bn nhập viện. Liều 250mg/ngày(có thể cho Aspergic gói 100mg * 3 gói uống sau ăn no)
- Tác dụng phụ: viêm loét dạ dày tá tràng
* Tilclopidine và Clopidogrel:
- Cơ chế: ức ức chế sự hoạt hoá phức bộ glycoprotein(GP) IIb/IIIa
- ưu điểm: không có tác dụng phụ đối với tiêu hoá nên nếu bn có CCĐ dùng Asperin thì chuyển sang dùng Tilclopidine và Clopidogrel
- Tilclopidine : BD Ticlid 250mg, nó có tác dụng phụ là hạ bạch cầu. Liều: cho ngay 500mg sau đó cho 250mg * 2lần/ngày trong những ngày sau
- Clopidogrel bisulfat(BD: Plavix 75mg): tốt hơn ticlopidin vì nó không gây hạ bạch cầu, rối loạn tiêu hoá nhưng giá thành đắt
Liều: Plavix: liều ban đầu(liều nạp): 300mg/24h sau đó 75mg/24h
- Nếu co can thiệp đặt stent ĐMV thì nên cho thêm thuốc này với Asperin. Sau khi đặt stent dùng tiếp các thuốc này trong 2-4 tuần rồi ngừng và chỉ còn dùng Asperin
2. Thuốc chống đông
* Heparin
- Vì cơ chế hình thành cục máu đông trong ĐTNKOĐ nên việc cho chống đông là bắt buộc
- Thời gian dùng heparin kéo dài 3-7 ngày nếu dùng kéo dài có thể làm tăng nguy cơ gây hạ tiểu cầu
- Hiệu ứng bùng lại: thiếu máu cơ tim cục bộ khi ngừng heparin có thể gặp là do hình thành huyết khối liên quan đến kích thích hoạt hoá tiểu cầu. Do đó việc duy trì liên tục Aspirin là biện pháp tốt để phòng tránh hiệu ứng này
- Chọn dùng heparin trọng lượng phân tử thấp: lợi thế hơn Heparin thường là có thời gian tác dụng kéo dài, liều cố định do dùng tiêm dưới da mà ít cần theo dõi XN đông máu, ức chế cả yếu tố Xa và IIa của tiểu cầu, ít gây giảm tiểu cầu
- Liều: Enoxaparin(BD: Lovenox): 1mg/kg mỗi 12giờ tiêm dưới da
Nadroparin(BD: Fraxiparin): 0,1ml/10kg tiêm dưới da chia 2 lần trong ngày
* Thuốc ức chế trực tiếp thrombin(Hirudin, Hirulog):
ức chế trực tiếp thrombin nên có tác dụng chống đông khá manh nhưng chưa được chấp nhận dùng rộng rãi trong điều trị ĐTNKOĐ thay thế Heparin chỉ dùng ở bn có tiền sử giảm tiểu cầu do dùng heparin
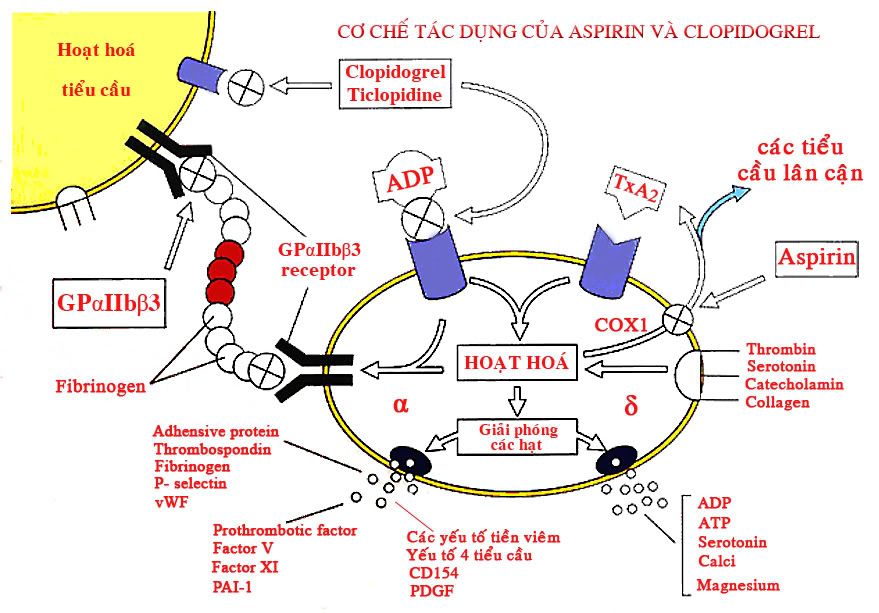
ADP(Adenosine diphosphat) và TxA2(Thromboxan A2) hoạt hoá tiểu cầu. Tham gia hoạt hoá tiểu cầu còn có thrombin, serotonin, Epinephrin, collagen
Khi tiểu cầu được hoạt hoá sẽ giải phóng các hạt(Degranulation), các hạt này chứa các rất nhiều chất:
- Các chất chủ vận tiểu cầu(Platelet agonists): ADP, ATP, serotonin, Calcium, Magnesium
- Các chất tiền viêm(Proinflammatory factor): yếu tố 4 tiểu cầu(Platelet factor factor 4), CD154, PDGF(Platelet derived growth factor: yếu tố phát triển nguồn gốc tiểu cầu)
- Các yếu tố tiền đông máu: yếu tố V(Factor V), yếu tố XI(factor XI), PAl-1(plasminogen activitor inhibitor: yếu tố bất hoạt plasminogen)
- Các protein kết dính: thrombospondin, Fibrinogen, P-selectin, vWF(von Willebrand factor: yếu tố Willebrand)
Aspirin ức chế COX1 làm ngừng sản xuấ TxA2
Clopidogrel và ticlopidine ức chế gắn ADP với TCT của nó trên bề mặt tiểu cầu, có tác dụng ngăn ngừa hình thành huyết khối. Khi ADP gắn với các TCT của nó sẽ làm hoạt hoá tiểu cầu (hình vẽ)
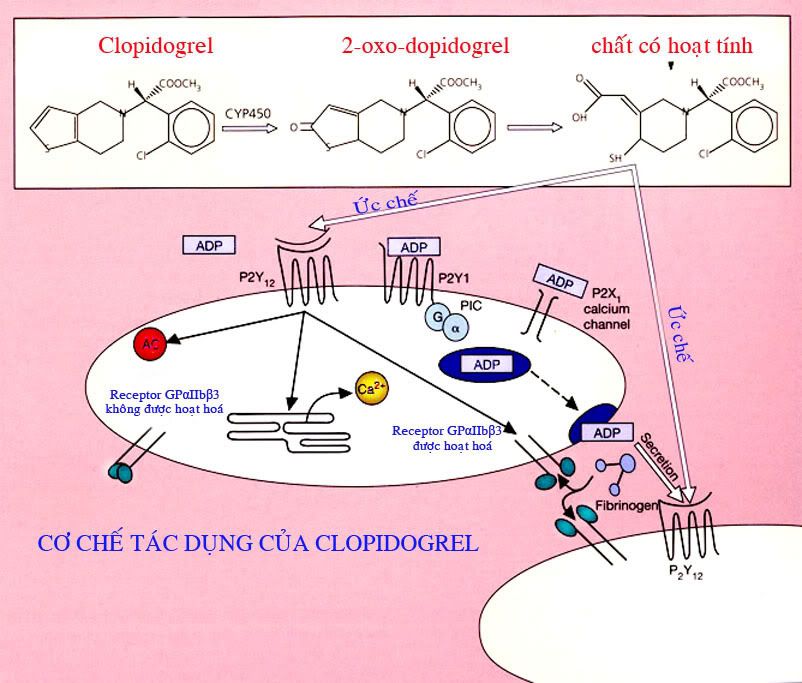
Clopidogrel là một tiền chất được chuyển hoá tại gan cụ thể là tại cytochrom P450 chuyển 2-oxo-clopidogrel, chất này mới có tác dụng. Chất này chứa S-S, chính nhóm này đã gắn vào một dưới týp của thụ cảm thể của ADP là P2Y12 làm ADP không gắn được vào thụ cảm thể của nó dẫn tới ADP không hoạt hoá được tiểu cầu nữa.
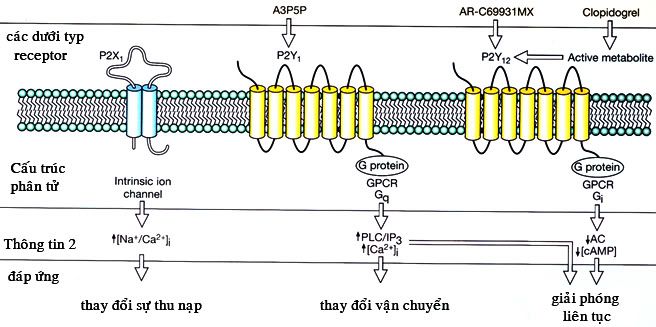
Thụ cảm thể của ADP: Receptor của ADP có 3 dưới týp khác nhau:
- Dưới týp P2Y12: nó là týp mà clopidogrel gắn vào trong cơ chế tác dụng
- 2 dưới týp còn lại là P2X1 và P2Y1 là thụ cảm thể của các chất có hoạt tính sinh học
Clopidogrel sau khi chuyển hoá tạo thành chất có hoạt tính, chất này gắn vào P2Y12, sự gắn này làm hoạt hoá protein G ức chế(Gi), Gi hoạt hoá làm ức chế adenylate cyclase- enzym phân huỷ ATP thành AMPc, kết quả là giảm AMPc(AMP vòng). AMPc đóng vai trò là một chất thông tin 2, AMPc lại hoạt hoá enzym proteinkinase A (đây là một loại proteinkinase phụ thuộc AMPc), protein này lại hoạt hoá các yếu tố phiên mã đoạn gen đảm nhiệm tổng hợp protein tức là tăng tổng hợp các chất chứa trong các hạt chế tiết.
3. Các thuốc ức chế TCT Glycoprotein IIb/IIIa của tiểu cầu
* Cơ chế: Các TCT glycoprotein IIb/IIIa tiểu cầu, khâu cuối cùng làm ngưng kết tiểu cầu bị hoạt hoá bởi rất nhiều các chất hoà tan trong máu và trên bề mặt tế bào, có tác dụng gắn các phân tử fibrin giữa các tiểu cầu trong quá trình ngưng kết. Liên kết giữa các sợi fibrin tạo thành một mạng lưới vững chắc, bắt giữ các hồng cầu và tạo ra cục huyết khối. Các thuốc ức chế TCT glycoprotein IIb/IIIa sẽ ức chế những liên kết chéo bằng fibrin giữa các tiểu cầu do đó phòng ngừa hình thành huyết khối mới một cách có hiệu quả. Các thuốc ức chế TCT glycoprotein IIb/IIIa của tiểu cầu ngăn cản fibrinogen lưu hành trong máu gắn với các TCT đặc hiệu được hoạt hoá trên tiểu cầu do đó thuốc sẽ ức chế quá trình ngưng tập tiểu cầu
* Các thuốc:
- Abciximab(BD: Reopro): liều tấn công 0,25mg/kg tiêm tĩnh mạch sau đó truyền TM 10àg/phút trong 12h tiếp
- Eptifibatid(BD: Interilin): liều tấn công 180àg/kg tiêm thẳng TM sau đó truyền TM 1,3-2àg/phút trong 12h tiếp theo
- Tirofiban(BD: Aggrastat): liều tấn công 0,6àg/kg/phút truyền TM trong 30 phút sau đó truyền TM 0,15 àg/kg/phút trong 12-24h tiếp theo
* Cách dùng:
- Dùng trong lúc can thiệp ĐMV làm giảm nguy cơ tử vong hoặc NMCT
- Dùng trước lúc can thiệp ĐMV giảm 20% nguy cơ tử vòng hoặc NMCT
- Dùng độc lập cho ĐTNKOĐ làm giảm 10-17% nguy cơ tử vong hoặc NMCT
4. Các nitrat
- Làm giảm đau ngực chứ chưa chứng minh được làm giảm nguy cơ tử vong hoặc NMCT
- Liều: bắt đầu bằng xịt dưới lưỡi(hoặc ngậm) cho bệnh nhân sau đó thiết lập đường truyền TM để truyền nitroglycerin với liều 10-20mcg/phút
5. Các thuốc chẹn beta giao cảm
- Tác dụng: làm giảm nhu cầu oxy của cơ tim do giảm co bóp cơ tim và giảm nhịp tim. Làm giảm áp lực đổ đầy tâm trương nên làm tăng máu về ĐMV trong kỳ tâm thu
- Làm giảm đau ngực tốt còn làm giảm tỷ lệ biến chứng thành NMCT và giảm diện hoại tử cơ tim nếu bị NMCT.
- Chọn dùng loại chẹn beta chọn lọc trên ò1:Metoprolon, Atenolol
- CCĐ: Nhịp chậm, block nhĩ thất độ 2, 3; COPD, Suy tim mất bù, bệnh mạch ngoại vi, HA thấp, sốc tim
- Mục tiêu điều trị: giảm đau ngực và giảm nhịp tim
- Liều: bắt đầu bằng liều thấp và theo dõi sát. Dùng Metoprolol(BD: Betaloc viên 50mg, 100mg) : 25-50mg mỗi 12h
6. Các thuốc chẹn calci
- Tác dụng: giãn mạch, chậm nhịp tim, giảm sức co bóp cơ tim
- Nếu dùng đơn độc trong ĐTNKOĐ có thể làm tăng nguy cơ NMCT hoặc tử vong
- Chỉ dùng trong trường hợp có THA nhiều kèm theo hoặc khi chức năng thất trái bệnh nhân còn tốt, nhịp không chậm và có yếu tố co thắt mà ít đáp ứng với nitrat hoặc không thể dùng được chẹn beta
7. ức chế men chuyển: nên dùng khi có giảm chức năng thất trái mà HA còn tốt
8. Thuốc tiêu huyết khối:
Không dùng thuốc tiêu huyết khối vì không cải thiện được tiên lượng mà có thể làm tăng tỷ lệ NMCT hoặc tử vong. Cơ chế là vì trong ĐTNKOĐ chưa tắc hoàn toàn ĐMV nên thuốc tiêu huyết khối này không làm cải thiện thêm dòng chảy mà nó lại có thể làm tan cục máu đông đã bao lấy chỗ vỡ của mảng vữa xơ làm lộ ra lại lớp dưới nội mạc này gây hoạt hoá ngưng kết tiểu cầu
Câu 7. Điều trị can thiệp ĐMV
1. Chỉ định cho chụp ĐMV để can thiệp ĐMV
- Nhóm nguy cơ cao
- Tiền sử có can thiệp ĐMV hoặc mổ cầu nói
- Suy tim
- Giảm chức năng thất trái(EF<50%)
- Rối loạn nhịp thất ác tính
- Còn tồn tại hoặc tái phát đau ngực sau dùng thuốc
- Có vùng giảm tưới máu cơ tim rộng trên các test chẩn đoán không chảy máu(echo stress)
- Có bệnh van tim rõ rệt kèm theo (HoHL, HoC)
2. Dùng thuốc phối hợp:
- Các thuốc chống ngưng kết tiểu cầu đường uống: Asperin phối hợp với Clopidogrel
- Thuốc ức TCT Gl IIb/IIIa
- Thuốc chống đông
3. Mổ làm cầu nối chủ vành
* Chỉ định
- Tổn thương nhiều thân ĐMV mà đoạn xa còn tốt
- Tổn thương thân chung ĐMV
- Các tổn thương quá phức tạp(vôi hoá, xoắn vặn, gập góc...) mà không thể can thiệp nong hoặc đặt stent
- Thất bại khi can thiệp
- Phẫu thuật tốt đối với bn có đái tháo đường, giảm chức năng thất trái
Câu 8. Chẩn đoán ĐTNOĐ:
1. Lâm sàng: có cơn đau thắt ngực điển hình
- Vị trí: sau xương ức lan lên vai trái xuống mặt trong cánh tay trái có thể xuống tận các ngón tay 4,5
- Hoàn cảnh xuất hiện: thường sau gắng sức
- Mức độ đau và các triệu chứng kèm theo: đau như thắt lại, nghẹt, cảm giác như bị đè nặng trước ngực trái
- Thời gian cơn đau: khoảng vài phút không quá 30 phút
- Đau tự giảm khi nghỉ hoặc sau dùng nitroglycerin
2. Thực thể: phát hiện các yếu tố nguy cơ:
- Các yếu tố nguy cơ cao của bệnh ĐMV: THA, biến đổi đáy mắt, các bằng chứng của bệnh đm ngoại vi...
- Trong cơn đau có thể nghe thấy T3, T4, ran ở phổi..
- Nguyên nhân gây đau ngực: hẹp đm chủ, bệnh cơ tim phì đại, bệnh màng tim,viêm khớp ức sườn...
3. Cận lâm sàng
- ECG lúc nghỉ
- NPGS
- Siêu âm: thường và gắng sức
- Holter điện tim
- Chụp mạch vành
Câu 9. Phân độ đau thắt ngực ổn định theo hội tim mạch Canada- CCS
- Độ I: Những hoạt động thể lựcbình thường không gây đau ngực
- Độ II: Hạn chế nhẹ hoạt động thể lực bình thường: Đau thắt ngực xuất hiện khi leo cao > 1 tầng gác thông thường bằng cầu thang bình thường
- Độ III: Hạn chế đáng kể hoạt động thể lực thông thường:ĐTN khi trèo 1 tầng gác(gác bt và cầu thàng bt)
- Độ IV: Các hoạt động thể lực bình thường đều gây đau thắt ngực(làm việc nhẹ như đi vài bước, đi vệ sinh)
Câu 10. Nghiệm pháp gắng sức
- Giúp chẩn đoán xác định, tiên lượng và điều trị
- NPGS là một thăm dò gây ra tình trạng thiếu máu cơ tim cục bộ hoặc làm giãn ĐMV được theo dõi liên tục bằng ECG
1. PP gây thiếu máu cơ tim:
- Gắng sức thể lực:
+ Cơ chế: làm tăng nhu cầu oxy cơ tim, làm cơ tim tăng co bóp, tăng tiền gáng và hậu gánh. Tăng nhu cầu oxy làm tăng nhịp tim , dựa vào sự tăng nhịp tim này để xác định khả năng gắng sức của bn
+ Dự đoán khả năng gắng sức thể lực và giai đoạn gây thiếu máu cơ tim
+ CCĐ: bn có đau cách hồi, bệnh phổi nặng, bệnh khớp, bn có dị tật, những bệnh có khả năng ảnh hưởng tới khả năng gắng sức của bn
- Thuốc làm giãn ĐMV: Adenosin, Dipyridamole
+ Cơ chế: Adenosin làm giãn các mạch ngoại vi của hệ thống mạch vành do đó nếu có hẹp một nhánh ĐMV thì các nhánh còn lại giãn ra lấy hết máu ở nhánh đó gây ra hiện tương thiếu máu cơ tim nhánh bị hẹp(hiện tương ăn cắp máu)
Dipyridamole có cơ chế tương tự nhưng tác dụng chậm và kéo dài hơn
- Dùng các thuốc tăng co bóp và nhịp tim: Dobutamin
+ Cơ chế: kích thích beta 1 giao cảm làm tăng co bóp cơ tim, tăng nhu cầu oxy cơ tim
+ Thường dùng khi làm siêu âm gắng sức
2. Các pp gắng sức
* ECG gắng sức:
- Đánh giá được nhưng bn có nguy cơ cao về bệnh mạch vành. Gồm:
+ Không đủ khả năng chạy 6 phút theo phác đồ Bruce
+ Nghiệm pháp dương tính sớm(≤ 3 phút)
+ Kết quả dương tính mạnh(ST chênh xuống ≥ 2 phút)
+ ST còn chênh xuống ≥ 3 phút sau khi đã ngừng gắng sức
+ ST chênh xuống kiểu dốc
+ Thiếu máu cơ tim xuất hiện ở mức nhịp tim còn tương đối thấp(≤ 120 ck/phút)
+ HA không tăng hoặc tụt đi
+ Xuất hiện nhịp nhanh thất ở mức nhịp tim ≤ 120ck/phút
- Dự đoán mức độ thể lực an toàn cho bệnh nhân
- NPGS ít có giá trị ở những bn mà ECG đã có những bất thường như dày thất trái, đang đặt máy tạo nhịp, bloc nhánh, rối loạn dẫn truyền...
- Không dự đoán được mức độ hẹp và không định vị chính xác được vùng cơ tim thiếu máu
* Siêu âm tim gắng sức: cho phép dự đoán vùng cơ tim thiếu máu và hướng xử trí
* PP phóng xạ đo tưới máu cơ tim: độ nhạy, độ đặc hiệu cao, đo được từng vùng tưới máu cơ tim
Câu 11. Chỉ định chụp động mạch vành: Hội tim mạch Hoa Kỳ:
Nhóm I: Có chỉ định thống nhất
- Không khống chế được triệu chứng với điều trị nội khoa tối ưu
- Bệnh nhân có nguy cơ cao khi làm NPGS
- Có bằng chứng của rối loạn chức năng thất trái từ mức độ vừa
- Chuẩn bị cho phẫu thuật mạch máu lớn
- Nghề nghiệp hoặc lối sống có những nguy cơ bất thường
Nhóm II: thường có chỉ định nhưng cần cân nhắc
- Bn trẻ tuổi có bằng chứng của bệnh cơ tim thiếu máu cục bộ trên NPGS hoặc có tiền sử NMCT
- Bằng chứng của thiếu máu cơ tim nặng trên NPGS
Nhóm III: thường không có chỉ định
- Bn đau thắt ngực mức độ nhẹ(CCS I, II) về triệu chứng không có rối loạn chức năng thất và không có nguy cơ cao trên NPGS
Câu 12. Điều trị đau thắt ngực ổn định
* Điều trị không dùng thuốc:
- Ngừng hút thuốc lá, uống rượu vừa phải, tránh stress
- Giảm cân nặng nếu béo phì
- Hạn chế muối/THA
* Lựa chọn pp: Có 3 pp: thuốc, can thiệp ĐMV, mổ làm cầu nối chủ- vành
Việc chỉ định phụ thuộc vào bn và nên bắt đầu cũng như duy trì bằng điều trị nội khoa. Khi điều trị nội khoa thất bại hoặc bn có nguy cơ cao trên các thảm đỏ thì có chỉ định chụp ĐMV và can thiệp kịp thời
Điều trị nội khoa
1. Các thuốc chống ngưng kết tiểu cầu
* Aspirin:
- Làm giảm tỷ lệ tử vong và NMCT tới 33%
- Liều: 75- 325mg
* Tilclopidine và Clopidogrel
- Tilclopidine(Ticlid): viên 250mg dùng 2v/ngày. Tác dụng phụ: giảm bạch cầu, hạ tiểu cầu nên phải theo dõi CTM
- Clopidogrel(Plavix) viên 75mg, dùng 1v/ngày(ít tác dụng phụ hơn)
- Nếu có chụp ĐMV mà có can thiệp nong ĐMV hoặc đặt stent thì phối hợp một trong 2 thuốc trên với Aspirin ít nhất trước 2 ngày can thiệp
* Thuốc ức chế TCT GP IIb/IIIa dạng uống: đang thử nghiệm lâm sàng, còn dạng tiêm đã chứng minh được là cải thiện tốt tỷ lệ sống và ít biến chứng ở bn được nong đm vành hoặc đặt stent
2. Điều chỉnh rối loạn lipid máu: có khả năng phòng ngừa vả tiên phát và thứ phát bệnh ĐMV
* Chỉ định:
- BN có rối loạn lipid máu mà có tiền xử đau thắt ngực hoặc NMCT
- BN sau làm cầu nối ĐMV
* Các thuốc
- ức chế HMG-CoA: Lipitor
- Dẫn xuất fibrat: Gemfibrat(bD: Lopid), Fennofibrat(Lipanthyl)
- Nicotinic acid(BD: Niacin)
3. Các dẫn xuất nitrat
* Cơ chế:
- Làm giảm nhu cầu oxy của cơ tim do gây giãn mạch làm giảm tiền gánh và một phần hậu gánh của thất trái
- Có thể làm tăng dòng máu của ĐMV do làm giảm áp lực cuối tâm trương của thất trái và làm gãin ĐMV
- Ngoài ra còn có một phần tác dụng ức chế ngưng kết tiểu cầu
* Lựa chọn thuốc
- Nitroglycerin: viên ngậm dưới lưỡi, dạng xịt: dùng theo nhu cầu
- Isosorbide Dinitrat: BD Lenitral viên 2,5mg, 7,5mg; Risordan viên 5mg, 10mg
- Isosorbid-5-Mononitrat: BD: Imdur viên nén tác dụng kéo dài 30mg, 60mg. Liều 60mg/24h
- Erythrityl Tetranitrate: BD: Cardilate
* Tác dụng phụ:
- Đau đầu: do giãn mạch não có thể giảm bớt liều khi có triệu chứng này
- Có thể gặp bừng mặt, chóng mặt, hạ HA
- Thận trọng khi uống với các thuốc giãn mạch khác. CCĐ dùng cùng Viagra
- Chú ý sự quan thuốc khi dùng nitrat liên tục kéo dài do đó cần dùng ngắt quãng
4. Thuốc chẹn beta
* Cơ chế:
- Chẹn ò1 giao cảm do đó làm giảm nhịp tim,, giảm sức co bóp cơ tim và làm giảm nhu cầu oxy của cơ tim. Nó cũng làm giảm sức căng lên thành thất trái nên làm dòng máu từ thượng tâm mạc đến nội tâm mạc nhiều hơn
- Vì tác dụng chẹn ò2 giao cảm có thể gây co mạch vành nên không dùng nhóm này ở bn có co thắt ĐMV
- Các thuốc chẹn ò giao cảm sử dụng giảm tỷ lệ tử vong và NMCT
* CCĐ:
- COPD
- Nhịp chậm,c ác bloc nhĩ thất
- Suy tim nặng
- Bệnh mạch máu ngoại vi
- ĐTĐ và rối loạn lipid máu: CCĐ tương đối
* Các thuốc:
Chẹn chọn lọc beta1:
- Metoprolol: BD Betaloc viên 50mg, 100mg dùng 25-200mg/24h
- Atenolol: BD Tenomin 25-200mg/24h
- Acebutolol: BD Sectral : 200-600mg/24h
Chẹn cả beta và alpha:
- Carvedilol: BD Dilatrend viên 12,5mg và 25mg. Có tác dụng hạ áp, chữa suy tim và đau thắt ngực. Bắt đầu với 6,25mg/24 sau đó tăng liều tuỳ theo đáp ứng của bệnh nhân
5. Chẹn calci
* Cơ chế: chẹn dòng calci vào các tế bào cơ trơn mạch máu và vào tế bào cơ tim nên làm giãn mạch và có thể giảm sức co bóp cơ tim
* Các nhóm thuốc:
- Dihydropyridin: BD Nifedipin, Amlordipin: dùng khi có THA và có yếu tố co thắt kèm theo
- Benzothiazepin: BD Diltiazem viên 60mg, 30-90mg*3 lần/ngày. Không dùng ở những bn có giảm chức năng thất trái, nhịp chậm, HA thấp
- Phenylakylamin: Verapamin: BD Isoptin 120-240mg*2 lần/24h. nó có thể làm giảm co bóp thất trái, làm chậm nhịp, không dùng ở bn có suy tim, nhịp chậm , HA thấp
* Tác dụng phụ:
- Hạ HA, bừng mặt, chóng mặt, đau đầu
- Gây giảm sức co bóp cơ tim, nhịp chậm nên chống chỉ định ở bn có suy tim, nhịp chậm
6. ức chế men chuyển
- Dùng cho bn có đau thắt ngực sau NMCT hoặc bn có THA kèm theo
7. Thuốc chống gốc oxy tự do: vitamin E 400-800UI/ngày làm giảm một số biến cố tim mạch
8. Hormon thay thế: phụ nữ mãn kinh thườgn có sự giảm Estrogen do đó có thể rối loạn lipid máu làm tăngnguy cơ bệnh mạch vành và THA
- Dùng Estrogen liều 0,625mg/ngày, uống 25 ngày liên tục nghỉ 5 ngày
Câu 13. Điều trị can thiệp ĐMV:
Gồm : Nong ĐMV bằng bóng, đặt stent
* CĐ: xem CĐ chụp ĐMV
- ưu tiên: khi chụp ĐMV thấy tổn thương khu trú, không phải ở thân chung, không phải bệnh tổn thương cả 3 đm vành, chức năng thất trái tốt
* Các pp:
- Nong đm vành bằng bóng
- Đặt stent trong ĐMV
- Bào gọt mảng vữa xơ có định hướng
- Khoan mảng vữa xơ
Chú ý phải phối hợp với điều trị nội khoa tốt đặc biệt là các thuốc chống ngưng kết tiểu cẩu để phòng biến chứng tắc mạch vành cấp. Nếu có đặt stent thì nên dùng phối hợp Asperin với ticlopidin hoặc clopidogrel trước ít nhất 2 ngày sau đó kéo dài Ticlid hoặc Plavix khoảng 2 tuần thì dừng lại chỉ dùng Asperin là kéo dài mãi. Trong lúc can thiệp dùng heparin. Nếu kết quả tốt thì không dùng heparin nữa. Các thuốc ức chế TCT Gp IIb/IIIa nếu dùng phối hợp sẽ cho kết quả cao
* Phẫu thuật nối chủ- vành
CĐ: Bệnh nhiều đm vành bị hẹp(tổn thương 3 ĐMV), tổn thương thân chung, tổn thương phức tạp không phù hợp cho can thiệp mà đoạn xa còn tốt
2. Chẩn đoán cơn đau thắt ngực không ổn định
3. Cơ chế bệnh sinh ĐTNKOĐ
4. Phân tầng nguy cơ của bệnh nhân ĐTNKOĐ
5. Phân độ ĐTNKOĐ theo Braunwald
6. Điều trị nội khoa ĐTNKOĐ?
7. Điều trị can thiệp ĐMV trong ĐTNKOĐ?
8. Chẩn đoán ĐTNOĐ?
9. Phân độ đau thắt ngực ổn định theo hội tim mạch Canada- CCS?
10. Nghiệm pháp gắng sức
11. Chỉ định chụp động mạch vành trong ĐTNOĐ?
Câu 1. Phân loại
* Bệnh tim thiếu máu cục bộ gồm:
- Đau thắt ngực ổn định
- ĐTN không ổn định
- ĐTN kiểu Prinzmetal
- Nhồi máu cơ tim:
+ Nhồi máu cơ tim có ST chênh lên
+ NMCT không có ST chênh lên
* Hội chứng mạch vành cấp gồm:
- NMCT không có ST chênh lên
- NMCT có ST chênh lên
- ĐTNKOĐ
Câu 2. Biện luận chẩn đoán cơn đau thắt ngực không ổn định(ĐTNKOĐ)
1. Đặc điểm cơn đau ngực:
- Đau thắt ngực xuất hiện lúc nghỉ
- Cơn đau kéo dài thường > 20 phút
- Mức độ nặng của cơn đau tăng dần lên: tăng cả thời gian và tần số cơn đau, đáp ứng thuốc giãn mạch vành giảm dần
2. ECG trong cơn: ST chênh lên, ngoài cơn ECG bình thường

ECG bệnh nhân ĐTNKOĐ: ST chênh xuống, T âm trên DI, DII, aVL, V3-V6
Câu 3. Cơ chế bệnh sinh ĐTNKOĐ:
- Cơ chế của ĐTNKOĐ là sự ổn định của mảng vữa xơ và bị vỡ ra. Sự vỡ ra của mảng vữa xơ làm lộ lớp trong thành mạch dẫn tới hoạt hoá và ngưng kết tiểu cầu và hình thành cục máu đông nhưng cục máu đông này chưa làm tắc hoàn toàn ĐMV gây ra bệnh cảnh của ĐTNKOĐ
- Sự hình thành cục máu đông: Khi mảng vữa xơ bị vỡ ra, lớp dưới nội mạc được lộ ra và tiếp xúc với tiểu cầu dẫn đến hoạt hoá các thụ cảm thể Iib/IIIb trêb về mặt tiểu cầu và hoạt hoá quá trình ngưng kết của tiểu cầu. Các tiểu cầu còn giải phóng ra một loạt các chất trung gian làm co mạch và hình thành nhanh hơn cục máu đông
- Hậu quả là làm giảm nghiêm trọng dòng máu tới vùng cơ tim do ĐMV đó nuôi dưỡng lâm sàng là cơn đau thắt ngực không ổn định
Câu 4. Phân tầng nguy cơ của bệnh nhân ĐTNKOĐ
1. Nhóm nguy cơ cao: Có một trong các biểu hiện sau:
- Đau ngực khi nghỉ>20 phút của bệnh mạch vành
- Có phù phổi cấp do bệnh mạch vành
- Đau ngực khi nghỉ có kèm theo đoạn ST thay đổi > 1mm
- Đau ngực kèm theo xuất hiện ran ở phổi, tiếng tim thứ 3 hoặc HoHL mới
- Đau ngực kèm theo tụt HA
2. Nhóm nguy cơ vừa: Không có các dấu hiệu nguy cơ cao nhưng có 1 trong các dấu hiệu sau
- Đau ngực khi nghỉ > 20 phút nhưng đã tự đỡ
- Đau ngực khi nghỉ > 20 phút nhưng đáp ứng với điều trị tốt
- Đau ngực về đêm
- Đau ngực có kèm theo thay đổi ST
- Đau ngực mới xảy ra trong vòng 2 tuần, tính chất nặng
- Có sóng Q bệnh lý hoặc xuất hiện ST chênh xuống ở nhiều chuyển đạo
- Tuổi > 65
3. Nhóm nguy cơ thấp: Không có các biểu hiện của nguy cơ cao hoặc vừa
- Có sự gia tăng về tần số và mức độ đau ngực
- Đau ngực khởi phát do gắng sức nhẹ
- Đau ngực mới xuất hiện trong vòng 2 tuần- 2 tháng
- Không thay đổi ST
Câu 5. Phân độ theo Braunwald
1. Phân loại theo mức độ trầm trọng của bệnh chia 3 mức độ:
Độ I: Đau ngực khi gắng sức:
- Mới xảy ra, nặng, tiến triển nhanh
- Đau ngực mới trong vòng 2 tháng
- Đau ngực với tần số dày hơn
- Đau ngực gia tăng khi gắng sức nhẹ
- Không có đau ngực khi nghỉ trong vòng 2 tháng
Độ II: Đau ngực khi nghỉ, bán cấp:
- Đau ngực xảy ra trong vòng 1 tháng nhưng 48h trước không có
Độ III: Đau ngực khi nghỉ, cấp
- Đau ngực xảy ra trong vòng 48h trở lại
2. Về hoàn cảnh phân 3 nhóm:
- Nhóm A: ĐTNKOĐ thứ phát: xảy ra do các yếu tố không phải bệnh tim mạch như thiếu máu, nhiễm trùng, cường giáp, thiếu oxy...
- Nhóm B: ĐTNKOĐ tự phát do bệnh mạch vành
- Nhóm C: ĐTNKOĐ sau NMCT(trong 2 tuần đầu của thời kỳ cấp NMCT)
3. Về cường độ đau chia 3 mức độ:
- Độ I: viên thuốc ngậm dưới lưỡi kém hẳn tác dụng
- Độ II: Thậm chí phải phối hợp 3 thuốc cũng không hết đau
- Độ III: Trị liệu tối đa trong đó có nitrat tĩnh mạch mà không hết đau
Câu 6. Điều trị nội khoa
* Mục tiêu của điều trị nội khoa
- Nhanh chóng dùng các thuốc chống ngưng kết tiểu cầu
- Làm giảm đau ngực bằng các thuốc chống thiếu máu cục bộ cơ tim
- Các bn không đáp ứng với điều trị nội khoa cần được can thiệp cấp cứu. Với những bn đáp ứng tốt với điều trị nội khoa cũng cần được sàng lọc xem xét chụp đm vành để quyết định tiếp hướng điều trị tái tạo mạch(nong ĐMV và /hoặc đặt stent, PT bắc cầu nối chủ -vành)
* Các ưu tiên trong điều trị
- Aspirin
- Giảm đau bằng nitrat và/hoặc chẹn beta
- Chống đông bằng Heparin tốt nhất là Heparin trọng lượng phân tử thấp
- Các thuốc ức chế thụ cảm thể GP IIb/IIIa tiểu cầu
1. Các thuốc chống ngưng kết tiểu cầu
* Asperin
- Cơ chế: ức chế men oxycyclooxygenase, enzym tạo thromboxan A2
- Tác dụng: tuy tác dụng chống ngưng kết tiểu cầu yếu nhưng nó làm giảm tỷ lệ tử vong tới 50% hoặc NMCT ở bn ĐTNKOĐ. Ngoài ra nó còn chống viêm tại chỗ ngừa biến chứng của mảng vữa xơ
- Liều: Aspirin có tác dụng chống ngưng kết sau dùng 15 phút do đó phải cho ngay khi bn nhập viện. Liều 250mg/ngày(có thể cho Aspergic gói 100mg * 3 gói uống sau ăn no)
- Tác dụng phụ: viêm loét dạ dày tá tràng
* Tilclopidine và Clopidogrel:
- Cơ chế: ức ức chế sự hoạt hoá phức bộ glycoprotein(GP) IIb/IIIa
- ưu điểm: không có tác dụng phụ đối với tiêu hoá nên nếu bn có CCĐ dùng Asperin thì chuyển sang dùng Tilclopidine và Clopidogrel
- Tilclopidine : BD Ticlid 250mg, nó có tác dụng phụ là hạ bạch cầu. Liều: cho ngay 500mg sau đó cho 250mg * 2lần/ngày trong những ngày sau
- Clopidogrel bisulfat(BD: Plavix 75mg): tốt hơn ticlopidin vì nó không gây hạ bạch cầu, rối loạn tiêu hoá nhưng giá thành đắt
Liều: Plavix: liều ban đầu(liều nạp): 300mg/24h sau đó 75mg/24h
- Nếu co can thiệp đặt stent ĐMV thì nên cho thêm thuốc này với Asperin. Sau khi đặt stent dùng tiếp các thuốc này trong 2-4 tuần rồi ngừng và chỉ còn dùng Asperin
2. Thuốc chống đông
* Heparin
- Vì cơ chế hình thành cục máu đông trong ĐTNKOĐ nên việc cho chống đông là bắt buộc
- Thời gian dùng heparin kéo dài 3-7 ngày nếu dùng kéo dài có thể làm tăng nguy cơ gây hạ tiểu cầu
- Hiệu ứng bùng lại: thiếu máu cơ tim cục bộ khi ngừng heparin có thể gặp là do hình thành huyết khối liên quan đến kích thích hoạt hoá tiểu cầu. Do đó việc duy trì liên tục Aspirin là biện pháp tốt để phòng tránh hiệu ứng này
- Chọn dùng heparin trọng lượng phân tử thấp: lợi thế hơn Heparin thường là có thời gian tác dụng kéo dài, liều cố định do dùng tiêm dưới da mà ít cần theo dõi XN đông máu, ức chế cả yếu tố Xa và IIa của tiểu cầu, ít gây giảm tiểu cầu
- Liều: Enoxaparin(BD: Lovenox): 1mg/kg mỗi 12giờ tiêm dưới da
Nadroparin(BD: Fraxiparin): 0,1ml/10kg tiêm dưới da chia 2 lần trong ngày
* Thuốc ức chế trực tiếp thrombin(Hirudin, Hirulog):
ức chế trực tiếp thrombin nên có tác dụng chống đông khá manh nhưng chưa được chấp nhận dùng rộng rãi trong điều trị ĐTNKOĐ thay thế Heparin chỉ dùng ở bn có tiền sử giảm tiểu cầu do dùng heparin
| Tấm ảnh này đã được thu nhỏ, click vào đây để xem kích thước thực . Tấm ảnh có size 879x613KB |

ADP(Adenosine diphosphat) và TxA2(Thromboxan A2) hoạt hoá tiểu cầu. Tham gia hoạt hoá tiểu cầu còn có thrombin, serotonin, Epinephrin, collagen
Khi tiểu cầu được hoạt hoá sẽ giải phóng các hạt(Degranulation), các hạt này chứa các rất nhiều chất:
- Các chất chủ vận tiểu cầu(Platelet agonists): ADP, ATP, serotonin, Calcium, Magnesium
- Các chất tiền viêm(Proinflammatory factor): yếu tố 4 tiểu cầu(Platelet factor factor 4), CD154, PDGF(Platelet derived growth factor: yếu tố phát triển nguồn gốc tiểu cầu)
- Các yếu tố tiền đông máu: yếu tố V(Factor V), yếu tố XI(factor XI), PAl-1(plasminogen activitor inhibitor: yếu tố bất hoạt plasminogen)
- Các protein kết dính: thrombospondin, Fibrinogen, P-selectin, vWF(von Willebrand factor: yếu tố Willebrand)
Aspirin ức chế COX1 làm ngừng sản xuấ TxA2
Clopidogrel và ticlopidine ức chế gắn ADP với TCT của nó trên bề mặt tiểu cầu, có tác dụng ngăn ngừa hình thành huyết khối. Khi ADP gắn với các TCT của nó sẽ làm hoạt hoá tiểu cầu (hình vẽ)
| Tấm ảnh này đã được thu nhỏ, click vào đây để xem kích thước thực . Tấm ảnh có size 802x683KB |

Clopidogrel là một tiền chất được chuyển hoá tại gan cụ thể là tại cytochrom P450 chuyển 2-oxo-clopidogrel, chất này mới có tác dụng. Chất này chứa S-S, chính nhóm này đã gắn vào một dưới týp của thụ cảm thể của ADP là P2Y12 làm ADP không gắn được vào thụ cảm thể của nó dẫn tới ADP không hoạt hoá được tiểu cầu nữa.
Thụ cảm thể của ADP: Receptor của ADP có 3 dưới týp khác nhau:
- Dưới týp P2Y12: nó là týp mà clopidogrel gắn vào trong cơ chế tác dụng
- 2 dưới týp còn lại là P2X1 và P2Y1 là thụ cảm thể của các chất có hoạt tính sinh học
Clopidogrel sau khi chuyển hoá tạo thành chất có hoạt tính, chất này gắn vào P2Y12, sự gắn này làm hoạt hoá protein G ức chế(Gi), Gi hoạt hoá làm ức chế adenylate cyclase- enzym phân huỷ ATP thành AMPc, kết quả là giảm AMPc(AMP vòng). AMPc đóng vai trò là một chất thông tin 2, AMPc lại hoạt hoá enzym proteinkinase A (đây là một loại proteinkinase phụ thuộc AMPc), protein này lại hoạt hoá các yếu tố phiên mã đoạn gen đảm nhiệm tổng hợp protein tức là tăng tổng hợp các chất chứa trong các hạt chế tiết.

Thụ cảm thể của ADP
3. Các thuốc ức chế TCT Glycoprotein IIb/IIIa của tiểu cầu
* Cơ chế: Các TCT glycoprotein IIb/IIIa tiểu cầu, khâu cuối cùng làm ngưng kết tiểu cầu bị hoạt hoá bởi rất nhiều các chất hoà tan trong máu và trên bề mặt tế bào, có tác dụng gắn các phân tử fibrin giữa các tiểu cầu trong quá trình ngưng kết. Liên kết giữa các sợi fibrin tạo thành một mạng lưới vững chắc, bắt giữ các hồng cầu và tạo ra cục huyết khối. Các thuốc ức chế TCT glycoprotein IIb/IIIa sẽ ức chế những liên kết chéo bằng fibrin giữa các tiểu cầu do đó phòng ngừa hình thành huyết khối mới một cách có hiệu quả. Các thuốc ức chế TCT glycoprotein IIb/IIIa của tiểu cầu ngăn cản fibrinogen lưu hành trong máu gắn với các TCT đặc hiệu được hoạt hoá trên tiểu cầu do đó thuốc sẽ ức chế quá trình ngưng tập tiểu cầu
* Các thuốc:
- Abciximab(BD: Reopro): liều tấn công 0,25mg/kg tiêm tĩnh mạch sau đó truyền TM 10àg/phút trong 12h tiếp
- Eptifibatid(BD: Interilin): liều tấn công 180àg/kg tiêm thẳng TM sau đó truyền TM 1,3-2àg/phút trong 12h tiếp theo
- Tirofiban(BD: Aggrastat): liều tấn công 0,6àg/kg/phút truyền TM trong 30 phút sau đó truyền TM 0,15 àg/kg/phút trong 12-24h tiếp theo
* Cách dùng:
- Dùng trong lúc can thiệp ĐMV làm giảm nguy cơ tử vong hoặc NMCT
- Dùng trước lúc can thiệp ĐMV giảm 20% nguy cơ tử vòng hoặc NMCT
- Dùng độc lập cho ĐTNKOĐ làm giảm 10-17% nguy cơ tử vong hoặc NMCT
4. Các nitrat
- Làm giảm đau ngực chứ chưa chứng minh được làm giảm nguy cơ tử vong hoặc NMCT
- Liều: bắt đầu bằng xịt dưới lưỡi(hoặc ngậm) cho bệnh nhân sau đó thiết lập đường truyền TM để truyền nitroglycerin với liều 10-20mcg/phút
5. Các thuốc chẹn beta giao cảm
- Tác dụng: làm giảm nhu cầu oxy của cơ tim do giảm co bóp cơ tim và giảm nhịp tim. Làm giảm áp lực đổ đầy tâm trương nên làm tăng máu về ĐMV trong kỳ tâm thu
- Làm giảm đau ngực tốt còn làm giảm tỷ lệ biến chứng thành NMCT và giảm diện hoại tử cơ tim nếu bị NMCT.
- Chọn dùng loại chẹn beta chọn lọc trên ò1:Metoprolon, Atenolol
- CCĐ: Nhịp chậm, block nhĩ thất độ 2, 3; COPD, Suy tim mất bù, bệnh mạch ngoại vi, HA thấp, sốc tim
- Mục tiêu điều trị: giảm đau ngực và giảm nhịp tim
- Liều: bắt đầu bằng liều thấp và theo dõi sát. Dùng Metoprolol(BD: Betaloc viên 50mg, 100mg) : 25-50mg mỗi 12h
6. Các thuốc chẹn calci
- Tác dụng: giãn mạch, chậm nhịp tim, giảm sức co bóp cơ tim
- Nếu dùng đơn độc trong ĐTNKOĐ có thể làm tăng nguy cơ NMCT hoặc tử vong
- Chỉ dùng trong trường hợp có THA nhiều kèm theo hoặc khi chức năng thất trái bệnh nhân còn tốt, nhịp không chậm và có yếu tố co thắt mà ít đáp ứng với nitrat hoặc không thể dùng được chẹn beta
7. ức chế men chuyển: nên dùng khi có giảm chức năng thất trái mà HA còn tốt
8. Thuốc tiêu huyết khối:
Không dùng thuốc tiêu huyết khối vì không cải thiện được tiên lượng mà có thể làm tăng tỷ lệ NMCT hoặc tử vong. Cơ chế là vì trong ĐTNKOĐ chưa tắc hoàn toàn ĐMV nên thuốc tiêu huyết khối này không làm cải thiện thêm dòng chảy mà nó lại có thể làm tan cục máu đông đã bao lấy chỗ vỡ của mảng vữa xơ làm lộ ra lại lớp dưới nội mạc này gây hoạt hoá ngưng kết tiểu cầu
Câu 7. Điều trị can thiệp ĐMV
1. Chỉ định cho chụp ĐMV để can thiệp ĐMV
- Nhóm nguy cơ cao
- Tiền sử có can thiệp ĐMV hoặc mổ cầu nói
- Suy tim
- Giảm chức năng thất trái(EF<50%)
- Rối loạn nhịp thất ác tính
- Còn tồn tại hoặc tái phát đau ngực sau dùng thuốc
- Có vùng giảm tưới máu cơ tim rộng trên các test chẩn đoán không chảy máu(echo stress)
- Có bệnh van tim rõ rệt kèm theo (HoHL, HoC)
2. Dùng thuốc phối hợp:
- Các thuốc chống ngưng kết tiểu cầu đường uống: Asperin phối hợp với Clopidogrel
- Thuốc ức TCT Gl IIb/IIIa
- Thuốc chống đông
3. Mổ làm cầu nối chủ vành
* Chỉ định
- Tổn thương nhiều thân ĐMV mà đoạn xa còn tốt
- Tổn thương thân chung ĐMV
- Các tổn thương quá phức tạp(vôi hoá, xoắn vặn, gập góc...) mà không thể can thiệp nong hoặc đặt stent
- Thất bại khi can thiệp
- Phẫu thuật tốt đối với bn có đái tháo đường, giảm chức năng thất trái
ĐAU THẮT NGỰC ỔN ĐỊNH
Câu 8. Chẩn đoán ĐTNOĐ:
1. Lâm sàng: có cơn đau thắt ngực điển hình
- Vị trí: sau xương ức lan lên vai trái xuống mặt trong cánh tay trái có thể xuống tận các ngón tay 4,5
- Hoàn cảnh xuất hiện: thường sau gắng sức
- Mức độ đau và các triệu chứng kèm theo: đau như thắt lại, nghẹt, cảm giác như bị đè nặng trước ngực trái
- Thời gian cơn đau: khoảng vài phút không quá 30 phút
- Đau tự giảm khi nghỉ hoặc sau dùng nitroglycerin
2. Thực thể: phát hiện các yếu tố nguy cơ:
- Các yếu tố nguy cơ cao của bệnh ĐMV: THA, biến đổi đáy mắt, các bằng chứng của bệnh đm ngoại vi...
- Trong cơn đau có thể nghe thấy T3, T4, ran ở phổi..
- Nguyên nhân gây đau ngực: hẹp đm chủ, bệnh cơ tim phì đại, bệnh màng tim,viêm khớp ức sườn...
3. Cận lâm sàng
- ECG lúc nghỉ
- NPGS
- Siêu âm: thường và gắng sức
- Holter điện tim
- Chụp mạch vành
Câu 9. Phân độ đau thắt ngực ổn định theo hội tim mạch Canada- CCS
- Độ I: Những hoạt động thể lựcbình thường không gây đau ngực
- Độ II: Hạn chế nhẹ hoạt động thể lực bình thường: Đau thắt ngực xuất hiện khi leo cao > 1 tầng gác thông thường bằng cầu thang bình thường
- Độ III: Hạn chế đáng kể hoạt động thể lực thông thường:ĐTN khi trèo 1 tầng gác(gác bt và cầu thàng bt)
- Độ IV: Các hoạt động thể lực bình thường đều gây đau thắt ngực(làm việc nhẹ như đi vài bước, đi vệ sinh)
Câu 10. Nghiệm pháp gắng sức
- Giúp chẩn đoán xác định, tiên lượng và điều trị
- NPGS là một thăm dò gây ra tình trạng thiếu máu cơ tim cục bộ hoặc làm giãn ĐMV được theo dõi liên tục bằng ECG
1. PP gây thiếu máu cơ tim:
- Gắng sức thể lực:
+ Cơ chế: làm tăng nhu cầu oxy cơ tim, làm cơ tim tăng co bóp, tăng tiền gáng và hậu gánh. Tăng nhu cầu oxy làm tăng nhịp tim , dựa vào sự tăng nhịp tim này để xác định khả năng gắng sức của bn
+ Dự đoán khả năng gắng sức thể lực và giai đoạn gây thiếu máu cơ tim
+ CCĐ: bn có đau cách hồi, bệnh phổi nặng, bệnh khớp, bn có dị tật, những bệnh có khả năng ảnh hưởng tới khả năng gắng sức của bn
- Thuốc làm giãn ĐMV: Adenosin, Dipyridamole
+ Cơ chế: Adenosin làm giãn các mạch ngoại vi của hệ thống mạch vành do đó nếu có hẹp một nhánh ĐMV thì các nhánh còn lại giãn ra lấy hết máu ở nhánh đó gây ra hiện tương thiếu máu cơ tim nhánh bị hẹp(hiện tương ăn cắp máu)
Dipyridamole có cơ chế tương tự nhưng tác dụng chậm và kéo dài hơn
- Dùng các thuốc tăng co bóp và nhịp tim: Dobutamin
+ Cơ chế: kích thích beta 1 giao cảm làm tăng co bóp cơ tim, tăng nhu cầu oxy cơ tim
+ Thường dùng khi làm siêu âm gắng sức
2. Các pp gắng sức
* ECG gắng sức:
- Đánh giá được nhưng bn có nguy cơ cao về bệnh mạch vành. Gồm:
+ Không đủ khả năng chạy 6 phút theo phác đồ Bruce
+ Nghiệm pháp dương tính sớm(≤ 3 phút)
+ Kết quả dương tính mạnh(ST chênh xuống ≥ 2 phút)
+ ST còn chênh xuống ≥ 3 phút sau khi đã ngừng gắng sức
+ ST chênh xuống kiểu dốc
+ Thiếu máu cơ tim xuất hiện ở mức nhịp tim còn tương đối thấp(≤ 120 ck/phút)
+ HA không tăng hoặc tụt đi
+ Xuất hiện nhịp nhanh thất ở mức nhịp tim ≤ 120ck/phút
- Dự đoán mức độ thể lực an toàn cho bệnh nhân
- NPGS ít có giá trị ở những bn mà ECG đã có những bất thường như dày thất trái, đang đặt máy tạo nhịp, bloc nhánh, rối loạn dẫn truyền...
- Không dự đoán được mức độ hẹp và không định vị chính xác được vùng cơ tim thiếu máu
* Siêu âm tim gắng sức: cho phép dự đoán vùng cơ tim thiếu máu và hướng xử trí
* PP phóng xạ đo tưới máu cơ tim: độ nhạy, độ đặc hiệu cao, đo được từng vùng tưới máu cơ tim
Câu 11. Chỉ định chụp động mạch vành: Hội tim mạch Hoa Kỳ:
Nhóm I: Có chỉ định thống nhất
- Không khống chế được triệu chứng với điều trị nội khoa tối ưu
- Bệnh nhân có nguy cơ cao khi làm NPGS
- Có bằng chứng của rối loạn chức năng thất trái từ mức độ vừa
- Chuẩn bị cho phẫu thuật mạch máu lớn
- Nghề nghiệp hoặc lối sống có những nguy cơ bất thường
Nhóm II: thường có chỉ định nhưng cần cân nhắc
- Bn trẻ tuổi có bằng chứng của bệnh cơ tim thiếu máu cục bộ trên NPGS hoặc có tiền sử NMCT
- Bằng chứng của thiếu máu cơ tim nặng trên NPGS
Nhóm III: thường không có chỉ định
- Bn đau thắt ngực mức độ nhẹ(CCS I, II) về triệu chứng không có rối loạn chức năng thất và không có nguy cơ cao trên NPGS
Câu 12. Điều trị đau thắt ngực ổn định
* Điều trị không dùng thuốc:
- Ngừng hút thuốc lá, uống rượu vừa phải, tránh stress
- Giảm cân nặng nếu béo phì
- Hạn chế muối/THA
* Lựa chọn pp: Có 3 pp: thuốc, can thiệp ĐMV, mổ làm cầu nối chủ- vành
Việc chỉ định phụ thuộc vào bn và nên bắt đầu cũng như duy trì bằng điều trị nội khoa. Khi điều trị nội khoa thất bại hoặc bn có nguy cơ cao trên các thảm đỏ thì có chỉ định chụp ĐMV và can thiệp kịp thời
Điều trị nội khoa
1. Các thuốc chống ngưng kết tiểu cầu
* Aspirin:
- Làm giảm tỷ lệ tử vong và NMCT tới 33%
- Liều: 75- 325mg
* Tilclopidine và Clopidogrel
- Tilclopidine(Ticlid): viên 250mg dùng 2v/ngày. Tác dụng phụ: giảm bạch cầu, hạ tiểu cầu nên phải theo dõi CTM
- Clopidogrel(Plavix) viên 75mg, dùng 1v/ngày(ít tác dụng phụ hơn)
- Nếu có chụp ĐMV mà có can thiệp nong ĐMV hoặc đặt stent thì phối hợp một trong 2 thuốc trên với Aspirin ít nhất trước 2 ngày can thiệp
* Thuốc ức chế TCT GP IIb/IIIa dạng uống: đang thử nghiệm lâm sàng, còn dạng tiêm đã chứng minh được là cải thiện tốt tỷ lệ sống và ít biến chứng ở bn được nong đm vành hoặc đặt stent
2. Điều chỉnh rối loạn lipid máu: có khả năng phòng ngừa vả tiên phát và thứ phát bệnh ĐMV
* Chỉ định:
- BN có rối loạn lipid máu mà có tiền xử đau thắt ngực hoặc NMCT
- BN sau làm cầu nối ĐMV
* Các thuốc
- ức chế HMG-CoA: Lipitor
- Dẫn xuất fibrat: Gemfibrat(bD: Lopid), Fennofibrat(Lipanthyl)
- Nicotinic acid(BD: Niacin)
3. Các dẫn xuất nitrat
* Cơ chế:
- Làm giảm nhu cầu oxy của cơ tim do gây giãn mạch làm giảm tiền gánh và một phần hậu gánh của thất trái
- Có thể làm tăng dòng máu của ĐMV do làm giảm áp lực cuối tâm trương của thất trái và làm gãin ĐMV
- Ngoài ra còn có một phần tác dụng ức chế ngưng kết tiểu cầu
* Lựa chọn thuốc
- Nitroglycerin: viên ngậm dưới lưỡi, dạng xịt: dùng theo nhu cầu
- Isosorbide Dinitrat: BD Lenitral viên 2,5mg, 7,5mg; Risordan viên 5mg, 10mg
- Isosorbid-5-Mononitrat: BD: Imdur viên nén tác dụng kéo dài 30mg, 60mg. Liều 60mg/24h
- Erythrityl Tetranitrate: BD: Cardilate
* Tác dụng phụ:
- Đau đầu: do giãn mạch não có thể giảm bớt liều khi có triệu chứng này
- Có thể gặp bừng mặt, chóng mặt, hạ HA
- Thận trọng khi uống với các thuốc giãn mạch khác. CCĐ dùng cùng Viagra
- Chú ý sự quan thuốc khi dùng nitrat liên tục kéo dài do đó cần dùng ngắt quãng
4. Thuốc chẹn beta
* Cơ chế:
- Chẹn ò1 giao cảm do đó làm giảm nhịp tim,, giảm sức co bóp cơ tim và làm giảm nhu cầu oxy của cơ tim. Nó cũng làm giảm sức căng lên thành thất trái nên làm dòng máu từ thượng tâm mạc đến nội tâm mạc nhiều hơn
- Vì tác dụng chẹn ò2 giao cảm có thể gây co mạch vành nên không dùng nhóm này ở bn có co thắt ĐMV
- Các thuốc chẹn ò giao cảm sử dụng giảm tỷ lệ tử vong và NMCT
* CCĐ:
- COPD
- Nhịp chậm,c ác bloc nhĩ thất
- Suy tim nặng
- Bệnh mạch máu ngoại vi
- ĐTĐ và rối loạn lipid máu: CCĐ tương đối
* Các thuốc:
Chẹn chọn lọc beta1:
- Metoprolol: BD Betaloc viên 50mg, 100mg dùng 25-200mg/24h
- Atenolol: BD Tenomin 25-200mg/24h
- Acebutolol: BD Sectral : 200-600mg/24h
Chẹn cả beta và alpha:
- Carvedilol: BD Dilatrend viên 12,5mg và 25mg. Có tác dụng hạ áp, chữa suy tim và đau thắt ngực. Bắt đầu với 6,25mg/24 sau đó tăng liều tuỳ theo đáp ứng của bệnh nhân
5. Chẹn calci
* Cơ chế: chẹn dòng calci vào các tế bào cơ trơn mạch máu và vào tế bào cơ tim nên làm giãn mạch và có thể giảm sức co bóp cơ tim
* Các nhóm thuốc:
- Dihydropyridin: BD Nifedipin, Amlordipin: dùng khi có THA và có yếu tố co thắt kèm theo
- Benzothiazepin: BD Diltiazem viên 60mg, 30-90mg*3 lần/ngày. Không dùng ở những bn có giảm chức năng thất trái, nhịp chậm, HA thấp
- Phenylakylamin: Verapamin: BD Isoptin 120-240mg*2 lần/24h. nó có thể làm giảm co bóp thất trái, làm chậm nhịp, không dùng ở bn có suy tim, nhịp chậm , HA thấp
* Tác dụng phụ:
- Hạ HA, bừng mặt, chóng mặt, đau đầu
- Gây giảm sức co bóp cơ tim, nhịp chậm nên chống chỉ định ở bn có suy tim, nhịp chậm
6. ức chế men chuyển
- Dùng cho bn có đau thắt ngực sau NMCT hoặc bn có THA kèm theo
7. Thuốc chống gốc oxy tự do: vitamin E 400-800UI/ngày làm giảm một số biến cố tim mạch
8. Hormon thay thế: phụ nữ mãn kinh thườgn có sự giảm Estrogen do đó có thể rối loạn lipid máu làm tăngnguy cơ bệnh mạch vành và THA
- Dùng Estrogen liều 0,625mg/ngày, uống 25 ngày liên tục nghỉ 5 ngày
Câu 13. Điều trị can thiệp ĐMV:
Gồm : Nong ĐMV bằng bóng, đặt stent
* CĐ: xem CĐ chụp ĐMV
- ưu tiên: khi chụp ĐMV thấy tổn thương khu trú, không phải ở thân chung, không phải bệnh tổn thương cả 3 đm vành, chức năng thất trái tốt
* Các pp:
- Nong đm vành bằng bóng
- Đặt stent trong ĐMV
- Bào gọt mảng vữa xơ có định hướng
- Khoan mảng vữa xơ
Chú ý phải phối hợp với điều trị nội khoa tốt đặc biệt là các thuốc chống ngưng kết tiểu cẩu để phòng biến chứng tắc mạch vành cấp. Nếu có đặt stent thì nên dùng phối hợp Asperin với ticlopidin hoặc clopidogrel trước ít nhất 2 ngày sau đó kéo dài Ticlid hoặc Plavix khoảng 2 tuần thì dừng lại chỉ dùng Asperin là kéo dài mãi. Trong lúc can thiệp dùng heparin. Nếu kết quả tốt thì không dùng heparin nữa. Các thuốc ức chế TCT Gp IIb/IIIa nếu dùng phối hợp sẽ cho kết quả cao
* Phẫu thuật nối chủ- vành
CĐ: Bệnh nhiều đm vành bị hẹp(tổn thương 3 ĐMV), tổn thương thân chung, tổn thương phức tạp không phù hợp cho can thiệp mà đoạn xa còn tốt
Không có nhận xét nào:
Đăng nhận xét